Gli acronimi dell'emergenza sanitaria:
 Un acronimo è una parola formata con le lettere o le sillabe iniziali o finali di determinate parole di una frase o di una definizione (definizione tratta da Wikipedia).
Un acronimo è una parola formata con le lettere o le sillabe iniziali o finali di determinate parole di una frase o di una definizione (definizione tratta da Wikipedia).
Nelle situazioni di emergenza alcuni acronimi ci aiutano a ricordare rapidamente i diversi passaggi di alcune manovre, così come avviene per i colori dei cateteri venosi o di altri presidi.
Cominciamo a raccogliere in questa pagina gli acronimi più conosciuti dagli operatori del soccorso...
Invitiamo gli amici navigatori a segnalarci altri acronimi utili per l'emergenza sanitaria (anche in inglese), inviando un'email all'indirizzo staff@rossoemergenza.it , e provvederemo a inserirli per costruire una fonte di informazioni sempre più completa
ALAN: Adrenalina, Lidocaina, Atropina, Naloxone: per ricordare i farmaci idrosolubili somministrabili attraverso il tubo endotracheale durante le manovre ALS. (vedi nota dalle Linee Guida ERC 2005)


MANO: per ricordare i primi essenziali trattamenti farmacologici dei pazienti colpiti da sindrome coronarica acuta.
Morfina
Aspirina
Nitroglicerina
Ossigeno
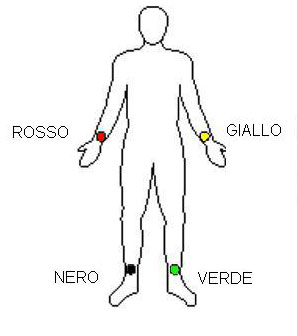
GIRONEVE, per ricordare dove vanno posizionati gli elettrodi delle derivazioni periferiche (DI, DII, DIII, aVL, aVR, aVF), partendo dal braccio sinistro:
Giallo: braccio sinistro
Rosso: braccio destro
Nero: gamba destra
Verde: gamba sinistra
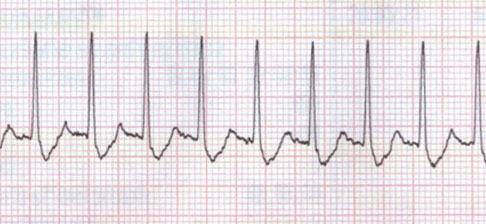
ODDIO
Obnubilamento, Dispnea, Desaturazione, Ipotensione, Oliguria: i principali sintomi delle tachi e bradiaritmie
DOPES: acronimo per verificare il corretto posizionamento del tubo endotracheale.
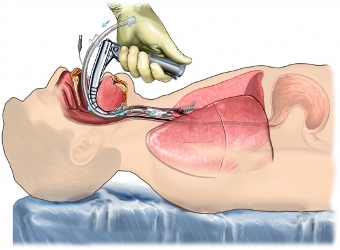
Dislocazione del tubo (esofago, intubazione selettiva) |
Verificare, ritirare il tubo o reintubare |
Ostruzione del tubo (sangue, secrezioni, corpi estranei) |
Aspirare |
Pneumotorace |
Decompressione |
Equipaggiamento difettoso |
Sostituire l'equipaggiamento e ventilare con BVM |
Stomaco pieno di aria |
Posizionare un sondino naso o oro-gastrico |
(fonte Manuale Pre Hospital Trauma Care, Italian Resuscitation Council, IRC edizioni, 2007)

SAMPLE, un acronimo che ci ricorda le principali informazioni da chiedere ai pazienti:
Segni e Sintomi
Allergie (a farmaci o altre sostanze)
Medicine (terapie in atto)
Patologie pregresse (anamnesi patologica remota e recente)
Last lunch (ultimo pasto)
Evento (come si è verificato l'evento) o Esami (eseguiti dal paziente)
FAST: un acronimo utile per ricordare i principali segni dello stroke: In pratica si tratta di una Cincinnati Prehospital Stroke Scale (CPSS) ed è stata oggetto di una grande campagna di educazione sanitaria negli Stati Uniti.
 Face: chiedere alla vittima di sorridere e valutare la deviazione della rima buccale;
Face: chiedere alla vittima di sorridere e valutare la deviazione della rima buccale;
Arm: chiedere di alzare le braccia e valutare l'eventuale deficit motorio;
Speech: chiedere di pronunciare una frase semplice e valutare se la vittima riesce a farlo senza difficoltà;
Time: valutare i tempi di insorgenza dei sintomi e portare rapidamente in ospedale.
Guarda il video sulla prevenzione dello stroke (prodotto dal Massachussets Department of Public Health)
OPQRST, acronimo per la valutazione del dolore, in particolare toracico:
 Onset: origine del sintomo (a riposo, durante sforzo);
Onset: origine del sintomo (a riposo, durante sforzo);
Pallation, Provocation: provocato o attenuato da sforzo, riposo, digitopressione, respiro, farmaci;
Qualità del sintomo: dolore continuo o intermittente, oppressivo, costrittivo, trafittivo...
Radiation, Irradiazione del dolore;
Severity, intensità del dolore (possono essere utilizate diverse scale di valutazione):
Tempo di insorgenza del dolore.
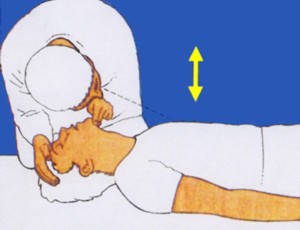
GAS: Guarda, Ascolta, Senti: durante la valutazione della presenza di atti respiratori il soccorritore deve GUARDARE l'espansione del torace, ASCOLTARE eventuali rumori respiratori e SENTIRE il flusso di aria espirata dal paziente
MOTORE: MOvimenti, TOsse, REspiro: sono i segni di circolo da ricercare, insieme alla valutazione del polso carotideo e della presenza di atti respiratori normali, nel paziente non cosciente in cui si sospetta un arresto cardiorespiratorio.
Nota dalle Linee Guida European Resuscitation Council:
 Tracheal route. If neither intravenous nor
intraosseous access can be established, some
drugs can be given by the tracheal route. However,
unpredictable plasma concentrations are
achieved when drugs are given via a tracheal tube,
and the optimal tracheal dose of most drugs is
unknown. During CPR, the equipotent dose of
adrenaline given via the trachea is three to ten
times higher than the intravenous dose. Some
animal studies suggest that the lower adrenaline
concentrations achieved when the drug is given via
the trachea may produce transient beta-adrenergic
effects, which will cause hypotension and lower
coronary artery perfusion pressure. If given
via the trachea, the dose of adrenaline is 3mg
diluted to at least 10 ml with sterile water. Dilution
with water instead of 0.9% saline may achieve
better drug absorption. The solutions in prefilled
syringes are acceptable for this purpose.
Tracheal route. If neither intravenous nor
intraosseous access can be established, some
drugs can be given by the tracheal route. However,
unpredictable plasma concentrations are
achieved when drugs are given via a tracheal tube,
and the optimal tracheal dose of most drugs is
unknown. During CPR, the equipotent dose of
adrenaline given via the trachea is three to ten
times higher than the intravenous dose. Some
animal studies suggest that the lower adrenaline
concentrations achieved when the drug is given via
the trachea may produce transient beta-adrenergic
effects, which will cause hypotension and lower
coronary artery perfusion pressure. If given
via the trachea, the dose of adrenaline is 3mg
diluted to at least 10 ml with sterile water. Dilution
with water instead of 0.9% saline may achieve
better drug absorption. The solutions in prefilled
syringes are acceptable for this purpose.
Nolan J.P. et al, European Resuscitation Council guidelines for resuscitation 2005. Section 4. Adult advanced life support, Resuscitation, 2005 Dec, n.67 Suppl 1:S39-86.